Содержание
Каждый год на всем земном шаре диагноз рак легких регистрирует более 930 тысяч летальных исходов.. В нашей же стране за последние 20 лет смертность от онкологии легких увеличилась на 40%. К большому сожалению, но пока что медицине не под силу предупреждать онкологические заболевания. Методы современного квалифицированного лечения рака легких также не дают гарантию полного излечения. Вся проблема заключается в поздней диагностики злокачественного образования.

Первые признаки рака легких
Важно знать! Диагностика рака легких на ранних стадиях, является первостепенной важностью не только в установлении диагноза, но самое главное в правильном и своевременном лечении.
Самое опасное, то, что в начале заболевания болезнь практически никак себя не проявляет и очень длительное время является практически бессимптомной, поэтому человек не обращается в медицинские учреждения за врачебной помощью дабы распознания страшного заболевания.
Причины рака легких:
- прекращение ежегодных профилактических осмотров является одной из главных причин поздней диагностики рака легких, ну а количество пациентов с запущенными формами рака поступающих в онкологические учреждения увеличилось в несколько раз. Одним из важных моментов в прохождении профилактических осмотров является рентген легких, рак при котором может себя показать;
- главный возбудитель рака легких — это курение;
- профессиональные факторы;
- загрязненная атмосфера;
- генетика.
Важно! При наличии у человека, каких либо признаков заболевания необходимо немедленно обратиться за помощью к квалифицированным докторам, провести полную диагностику всего организма. Для этого врачи используют целый комплекс методов диагностических процедур и тестов.
Рак легких: симптомы и признаки болезни:
- затруднение дыхания;
- закупорка дыхательных путей либо наличие инфекции в легких;
- цианоз (изменение цвета кожи в легких в связи с недостатком кислорода в крови);
- жидкость в легком при раке;
- хронические болезни легких.
Перед началом обследования врач обязан детально изучить все симптомы пациента, составить историю болезни провести ряд методов диагностики и только после этого может поставить диагноз заболевания.
Итак, как определить рак легких?
Методы диагностирования рака легких:
- дифференциальная диагностика рака легкого;
- рентгенография органов грудной клетки;
- компьютерная томография (КТ);
- бронхоскопическая диагностика;
- низкодозовая спиральная компьютерная томография (НСКТ);
- магнитно резонансная томография (МРТ);
- позитронно-эмиссионная томография (ПЭТ);
- цитологическое исследование мокроты;
- биопсия;
- торакоцентез (плевральная пункция);
- анализ крови при раке легких;
- онкомаркеры.
Дифференциальная диагностика рака легкого
Основана эта методика преимущественно на рентгенологическом исследовании. Несмотря на то что, определить злокачественное образование в легких является довольно не сложной задачей, а скорее всего наоборот, то распознать рак легких на ранних стадиях при первичном обращении к врачу очень сложно. Связано это с тем, что множество заболевание могут иметь похожую симптоматику. При дифференцированной диагностике рентгеновские снимки очень четко могут показывать образования в легочных тканях, что собственного говоря и является сигналом для продолжения обследования. При данном методе диагностики особое внимание стоит обратить на размер опухоли и ее состав.
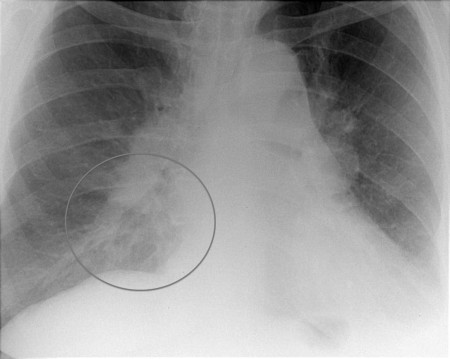
Рак легких на флюорографии
Затруднением в дифференциальной диагностике является определение характера опухоли. Темпы разрастания опухоли, а гистологическое исследование материала в данном случае имеют очень большое значение.
Сложность при выявлении рака представляет наличие абсцесса легкого. Чтобы поставить правильный диагноз необходимо основываться на клинические признаки заболевания.
Дифференциальная диагностика рака легкого не всегда может помочь выявить рак на ранних стадиях, если присутствует киста. В дополнение к дифференциальной диагностике часто используется ультразвук и томография.
Рентгенография органов грудной клетки
Показывает ли флюорография рак легких? Огромное количество людей интересует этот вопрос. Несомненно, рак легких видно на флюорографии, но его не достаточно увидеть, его необходимо распознать и не в коем случае не спутать с другим менее опасными легочными заболеваниями.
Зачастую проводится двумя методами:
- прямым (снимок делается со спины);
- боковым (снимок делается сбоку).
Пройдя рентгенографию, пациент получает небольшую долю облучения.
При проведении рентгенограммы органов грудной клетки можно обнаружить подозрительные участки в легких, но, не смотря на это, она не способна определить какого характера образование. В частности рак легких могут имитировать обнаруживаемые на снимке кальцификации легочной ткани и доброкачественные опухоли под названием гамартомы.
Компьютерная томография или КТ
КТ (компьютерная аксиальная томография КАТ) делается как грудной клетки, головного мозга, так и брюшной полости. Как распознать рак легких при помощи КТ? Эта процедура проводится для выявления, как опухоли, так и метастаз. Представляет с себя практически как рентген. С помощью компьютера делается множество снимков всего тела. Получаются снимки с помощью кальцевидного рентгеновского аппарата. Делаются снимки одновременно с разных углов. Преимущества компьютерной томографии в том, что она покажет все очаги легочных образований в отличии от стандартной рентгенографии.
Бронхоскопическая диагностика
Визуальное обследование дыхательных путей с помощью тонкого оптоволоконного зонда, который вставляется через нос или рот и является одним из основных методов диагностики. Уникальность этого метода заключается в том, что он показывает, как выглядит рак легких внутри, дает возможность исследовать трахею, главные и долевые сегментарные и мелкие бронхи. Также бронхоскопия дает возможность для взятия морфологического подтверждения диагноза, уточнить диагноз и структуру опухоли.
Существуют прямые и непрямые, анатомические и функциональные признаки рака легких.

Бронхоскопия при раке легких
Прямые признаки:
- бугристые, папилломатозные, опухолевые разрастания разнообразного размера и цвета;
- различного вида инфильтрат слизистой оболочки в виде возвышения с гладкой и блестящей, бугристой, шершавой поверхностью;
- сужение просвета бронха эксцентрического или концентрического характера с ригидностью стенок;
- триада Икеды, в свою очередь подразделяется:
- инфильтрат с расширением сосудов;
- патологическое изменение слизистой оболочки;
- размытый рисунок хрящей.
Непрямые признаки:
- седлообразная, сплющенная шпора бифуркации трахеи;
- уплотнение стенок бронхов, обусловлено инструментальной пальпацией;
- дислокация начал сегментарных бронхов;
- деформация и деструкция гребня межсегментарной и субсегментарной шпоры;
- нечеткость рисунка хрящевых колец;
- рыхлая, отечная, с локальной гиперемией кровоточивая слизистая оболочка.
Низкодозовая спиральная компьютерная томография или спиральная КТ
Для этого метода диагностики присущий особый вид КТ-сканера. Спиральная КТ наиболее эффективно обнаруживает раковые опухоли в легких курильщиков либо бывших курильщиков. Данный метод исследования оказывает повышенную чувствительность и является одним из препятствий к его применению. Выявлено, что у 20% людей спиральная КТ выявляет образования в легких, которые требуют дальнейшего обследования и зачастую эти обнаружения не являются злокачественными это практически в 90% случаев. Ведется полное исследование по определению выгодности данного метода обследования рака легких.
Магнитно резонансная томография (МРТ)
МРТ (магнитно резонансная томография) позволяет определить точное местоположение опухоли. При использовании такого метода диагностики получение изображений органов используется явление магнетизма (радиоволн) в совокупности с компьютерным обеспечением. Метод исследования МРТ имеет сходство с КТ так как пациент помещается на кушетку, которая находится внутри МРТ-сканера. МРТ не оказывает на пациента лучевое воздействие и не имеет побочных эффектов. При использовании данного метода диагностики есть возможность получать более детальные изображения с высоким расширением, что дает возможность, для обнаружение даже самых мелких структурных изменений органов. МРТ противопоказано людям с металлическими имплантатами, искусственными клапанами сердца и другими хирургическими имплантированными структурами.
Позитронно-эмиссионная томография (ПЭТ)
Методика исследования, которая основана на короткоживущих радиоактивных препаратах , которые создают изображения внутренних органов. В отличии КТ и МРТ, которые оценивают анатомическое строение органа, то ПЭТ измеряет метаболическую активность и функционирование тканей. Данный метод диагностики рака легких позволяет выявить активный рост опухоли и помогает в идентификации вида клеток внутри конкретной опухоли. При проведении ПЭТ – сканирование человек получает излучение равное двум рентгенографиям, поэтому он получает радиоактивный препарат с коротким периодом полураспада. При получении пациентом препарата, он накапливается в тканях, что зависит от вида введенного радиоактивного вещества. Независимо от вида поглотивших лекарство тканей, оно начинает выделять частицы под названием позитроны. При столкновении позитронов с электронами в тканях организма возникает реакция с образованием гамма-излучения. Сканер фиксирует данные гамма-лучи и отмечает зону, где накопился радиоактивный препарат. В частности, при сочетании радиоактивного вещества с глюкозой (основным источником энергии в организме) можно обнаружить место ее наиболее быстрого расходования, например, растущую опухоль. Также ПЭТ может совмещаться с компьютерной томографией в технологии под названием ПЭТ-КТ. Показано, что ПЭТ-КТ намного точнее определяет стадию опухоли, чем ПЭТ по отдельности.
Цитологическое исследование мокроты
Как определить рак легких на ранней стадии? Самым простым исследованием мокроты на рак является проведение исследования под микроскопом. Цитологическое исследование мокроты на рак легких покажет онкологию в легких в том случае, если она находится в центральном отделе и при этом затрагивает дыхательные пути. Этот метод является одним из самых недорогих. Однако, несмотря на все это его ценность ограничена в том, что даже при наличии онкологии дыхательных путей, клетки злокачественного образования присутствуют не всегда. Кроме того, доброкачественны клетки, могут визуально изменяться при воспалительном процессе или их повреждении.
Биопсия легкого
Представляет собой процедуру в виде извлечения небольшого количества ткани легкого для исследования под микроскопом. Проводится данная процедура в случае патологических изменений в легких либо в грудной клетке. Проведение биопсии необходимо для того, чтобы исключить либо подтвердить онкологию легких. Назначают биопсию после проведения рентгеновского излучения и КТ. Проводится биопсия 4 способами. Выбор одного из методов проведения исследования зависит от состояния пациента и участка проведения биопсии.
Как следует подготовить себя для проведения биопсии?
- ограничить прием пищи и жидкости на протяжении 6-12 часов до ее проведения;
- воздержаться от нестероидных противовоспалительных препаратов (ибупрофен, препаратов для разжижения крови).
Обязательно должны указать врачу:
- если вы беременны;
- если у вас аллергия;
- если у вас нарушение свертываемости крови;
- сообщить о всех препаратах, которые вы принимаете.
Важно! Перед тем, как провести биопсию необходимо выполнить: рентген либо КТ грудной клетки, провести полный анализ крови.
Биопсия бронхоскопом выполняется во время бронхоскопии либо медиастиноскопии. Проводится этот метод при подозрении на инфекционные заболевания либо рак. Бронхоскоп вводят пациенту через рот или нос в дыхательные пути. Делают биопсию, отщипывая при этом кусочек ткани в той части, где выявлены аномальные ткани. Занимает такая процедура в пределах от 30 до 60 минут. После проведения биопсии пациент может ощущать: боль в горле, легкую хрипоту, сухость во рту.
Чрескожная пункционная биопсия легких: берется пункция патологического участка легочной ткани для получения клеточного образца с тканей легкого. Выполняется этот метод биопсии при помощи длинной иглы, которая видна через грудную клетку. Данный метод биопсии легко выполняется при рентгеновском контроле либо КТ грудной клетки. Проводится биопсия в положении лежа если сопровождается КТ либо сидя при рентгеновском излучении. При проведении чрескожной биопсии пациенту нельзя шевелиться, кашлять и требуется задержка дыхания.
При выполнении процедуры врач делает небольшой надрез (4 мм) и прокалывает иглой опухоль, после чего удаляет кусочек этой ткани и отправляет в лабораторию. Гистология рака легкого проводится в специализированных лабораториях с новейшим оборудованием и занимает анализ несколько дней. На место, где проводилась биопсия накладывают тугую повязку.
Открытая биопсия легких проводится в виде удаления кусочка ткани через разрез в области легких. После чего образец ткани исследуется на рак легких. Чаще всего использование этого метода в том случае, когда необходима большая часть легочной ткани. Проводится открытая биопсия под общим наркозом в операционном зале. Во время проведения процедуры пациент спит и ничего не чувствует. После проведения биопсии на рану накладывают швы.
Видеоторакоскопическая биопсия проводится путем 2 надрезов в области легких. Процедура проводится безболезненно и восстановления проходит гораздо быстрее. Данный метод биопсии проводят большинство современных клиник, так как проводится он с использованием камеры и крошечных инструментов для проведения биопсии легких.
Расшифровка показателей биопсии
Нормальные показатели легочной ткани:
- легкие и легочные ткани в норме;
- нет роста бактерий, вирусов и грибков;
- симптомы инфекции, воспаления или рака не выявлены.
Ненормальными показателями легочной ткани являются:
- наличие бактериальной, вирусной или грибковой инфекции в легких;
- раковые клетки (рак легких, мезотелиомы);
- очаги пневмонии;
- доброкачественные опухоли;
- болезни легких (фиброз).
Торакоцентез (плевральная пункция)
Проводится этот метод диагностики в том случае, когда злокачественная опухоль затрагивает ткань выстилающую легкие (плевру), что в конечности приводит к накоплению жидкости между легкими и стенкой грудной полости. Берется такой образец с помощью тонкой иглы в процессе исследования можно обнаружить раковые клетки и поставить правильный диагноз.
Анализ крови
Анализ крови при раке легких – является самым распространенным методом диагностики. Несмотря на это, в общем анализе крови на начальной стадии заболевания особых изменений не видно, лишь позднее отмечается эозинофилия и лейкоцитоз. Анемия начинает появляться когда уже пошло метастазирование в костный мозг, что может свидетельствовать о более поздней стадии онкологического заболевания. Сделав биохимический анализ крови можно увидеть пониженный уровень сывороточного альбумина, начинают повышаться показатели альфа-2 и гамма – глобулинов, уровень кальция, картизола.
В последнее время учеными разработана новая методика исследования крови при раке легкого на наличие определенных белков. Белки вырабатываются либо организмом больного человека, либо клетками с самого их образования в ответ на появление злокачественной опухоли. Их присутствие в организме человека зафиксировано с самого начала болезни. Данное исследование настолько чувствительно, что может обнаружить присутствие онкомаркеров раньше других методов диагностики. Допустим, КТ может обнаружить опухоль самых маленьких размеров, но это образование может быть как злокачественное, так и доброкачественное.
По сути, анализ крови очень простая процедура, которая не требует перед ее проведением никакой подготовки и не доставляет неприятных ощущений при ее проведении.
Действие онкомарекров очень широко, и благодаря этому исследованию возможно:
- обнаружение злокачественного образования на ранних стадиях;
- определение характера опухоли: злокачественная, доброкачественная;
- своевременное обнаружение метастазов;
- наблюдение за эффективностью лечения рака легких;
- предупреждение возможных рецидивов;
- использование в качестве профилактического метода у здоровых людей.
Очень часто рак легких обнаруживается у людей в семьях, которых родные болели таким заболеванием. Поэтому этот метод дает возможность для обнаружения заболевания у людей, которые относятся к группе риска.
Диагностировать заболевание лишь по анализу онкомаркер на рак легких невозможно. Большое количество аналогичных белков вырабатываются также здоровыми клетками. Кроме того, показатель антигена довольна часто может повышаться не только при наличии злокачественного образования, но и при других состояниях человеческого организма. Бывают такие случаи, что результат может оказаться отрицательным даже у больного.
В таком случае необходимо провести ряд исследований наиболее часто используемых маркеров:
- РЭА – универсальный онкомаркер, способен выявить онкологическую патологию дыхательных органов в 50-90% случаев заболевания;
- NEC – нейрон специфическая енолаза – применяется для диагностики мелкоклеточного рака;
- SCC, CYFRA 21-1 – используется для диагностики плоскоклеточного рака и аденокарциномы;
- ТПА;
- СА 125;
Важно! После проведения лечения рака легких, уровень онкомаркеров в крови понижается. Если в каком либо случае это не происходит необходимо сменить методику лечения на более эффективную. Благодаря этому улучшение либо ухудшение состояния больного можно увидеть без появления симптомов.
Онкомаркеры при раке легких
Онкомаркеры – вещества, которые являются результатом жизнедеятельности раковых клеток. Существует очень много различных по своей природе онкомаркеров, однако большая их часть является белком либо его производным. Выявляют их в крови либо в моче пациентов больных раком. В теории онкомаркеры практически всегда способны дать ответ на вопрос, но в практике, к сожалению не всегда.
Точность данных полученных их применением вплотную зависит от:
- специфичности;
- чувствительности.
Специфичность маркера напрямую связана с одним онкологическим заболеванием, то есть с его помощью можно определить онкологию, но не ее разновидность.
Чувствительность онкомаркера — это способность маркера выявлять заболевание и отражать его развитие. Низкая чувствительность маркера, способна указать на присутствие степени развития опухолевого процесса в организме пациента, но несмотря на это присутствие такого маркера говорит о том, что человек болен.
Большинство онкоопухолей легких гетерогенны по гистологической структуре, Европейская группа по онкомаркерам (EGTM) очень часто рекомендует для диагностики и контроля применять следующие онкомаркеры рака легких:
- раковоэмбриональный антиген (РЭА) или карциноидоэмбриональный антиген (CEA);
- нейронспецифическая енолаза (NSE);
- фрагмент Цитокератина 19 (Cyfra-21-1).
При этом, в зависимости от гистологического строения опухоли рекомендованы к использованию следующие комбинации маркеров:
- мелкоклеточная карцинома (МКРЛ): NSE и Cyfra 21-1;
- немелкоклеточная карцинома (НМКРЛ): Cyfra 21-1 и РЭА;
- аденокарцинома: Cyfra 21-1;
- плоскоклеточная карцинома: Cyfra 21-1 и РЭА;
- крупноклеточная карцинома: Cyfra 21-1, NSE и РЭА.
Выше указанные маркеры используются при диагностике пациентов, получающих специальное лечении или перенесших операцию на легких.
Врачи, используя эту информацию в комплексе с другими методами диагностики, которые способны распознать прогрессирование болезни еще до появления выраженных клинических признаков и соответственно скорректировать схему лечения. Однако если тесты проводились после химиотерапии то рост онкомаркеров не всегда свидетельствует о распространении и росте заболевания.
Важно! Успешное лечение это массовая и быстрая гибель раковых клеток, в результате чего в кровь поступает большое количество онкомаркеров. Это является хорошим показателем и благоприятным признаком и говорит о том, что удачно выбрана комбинация препаратов для химиотерапии.
Рак легких весьма сложно распознается. Иногда трудности с его диагностикой связаны с отсутствием специфических симптомов, сопровождающих именно это заболевание. Такие симптомы, как кашель и нарушение дыхания, обычно приписываются больным с хроническим легочным заболеваниям, но несмотря на это не пренебрегайте своим здоровьем и при первых же признаках стоит обратиться к врачу дабы предупредить либо своевременно начать лечение этого страшного заболевания.
Информативное видео: диагностика рака легких
Будьте здоровы!


 (20 голосов, средняя оценка: 4,20 из 5)
(20 голосов, средняя оценка: 4,20 из 5)





при подозрении на опухоль легкого какой метод эффективнее: комп томография или мрт?