Содержание
Мелкоклеточный рак — злокачественная опухоль, которая имеет наиболее агрессивный характер течения и распространенное метастазирование. На долю этой формы, приходится порядка 20—25 % от всех типов рака легких. Многими научными специалистами расценивается данный вид опухоли, как системная болезнь, на ранних стадиях которой, почти всегда имеются метастазы в регионарных лимфатических узлах. Мужчины, болеют этим видом опухоли наиболее чаще, но процент заболевших женщин существенно растет. Практически все пациенты носят достаточно тяжелую форму рака, связано это с быстрым ростом опухоли и широким метастазированием.
Мелкоклеточный рак легких
Причины развития мелкоклеточного рака легких
В природе, существует масса причин развития злокачественного новообразования в легких, но есть основные, с которыми мы сталкиваемся практически каждый день:
- табакокурение;
- воздействие радона;
- асбестоз легких;
- вирусное поражение;
- пылевое воздействие.
Клинические проявления мелкоклеточного рака легких
Симптомы мелкоклеточного рака легких:
- кашель длительного характера, либо вновь появившийся кашель с изменениями обычного для пациента;
- отсутствие аппетита;
- потеря в весе;
- общее недомогание, усталость;
- одышка, боли в области грудной клетки и легких;
- изменение голоса, хрипота (дисфония);
- боли в позвоночнике с костях (происходит при метастазах в кости);
- приступы эпилепсии;
- рак легких, 4 стадия — происходит нарушение речи и появляются сильные головные боли.
Степени мелкоклеточного рака легких
- 1 стадия — размер опухоли в диаметре до 3 см., опухоль поразила одно легкое. Метастазирования нет.
- 2 стадия – размер опухоли в легком составляет от 3 до 6 см., блокирует бронх и прорастает в плевру, вызывает ателектаз;
- 3 стадия — опухоль стремительно переходит в соседние органы, ее размер увеличился от 6 до 7 см., происходит ателектаз всего легкого. Метастазы в соседних лимфатических узлах.
- 4 стадия мелкоклеточного рака легкого характеризуется распространением злокачественных клеток в отдаленные органы человеческого организма и вызывает такие симптомы как:
- головные боли;
- охриплость либо вообще потерю голоса;
- общее недомогание;
- потерю аппетита и резкое снижение в весе;
- боли в спине и пр.
Диагностика мелкоклеточного рака легких
Несмотря на все клинические осмотры, сбор анамнеза и прослушивание легких, также необходима качественная диагностика заболевания, которая проводится с помощью таких методов как:
- сцинтиграфия скелета;
- рентгенография грудной клетки;
- развернутый, клинический анализ крови;
- компьютерная томография (КТ);
- анализы функционирования печени;
- магнитно-резонансная томография (МРТ)
- позитронно-эмиссионная томография (ПЭТ);
- анализ мокроты (цитологическое исследование с целью обнаружения раковых клеток);
- плевроцентез (забор жидкости из полости грудной клетки вокруг легких);
- биопсия – наиболее частый метод диагностирования злокачественного новообразования. Проводится в виде изъятия частицы фрагмента пораженной ткани для дальнейшего исследования его под микроскопом.
Проводить биопсию возможно несколькими способами:
- бронхоскопия в сочетании с биопсией;
- пункционная биопсия проводится с помощью КТ;
- эндоскопическое ультразвуковое исследование с биопсией;
- медиастиноскопия в сочетании с биопсией;
- открытая биопсия легких;
- плевральная биопсия;
- видеоторакоскопия.
Лечение мелкоклеточного рака легких
Наиболее важное место в лечении мелкоклеточного рака легкого занимает химиотерапия. При отсутствии соответствующего лечения рака легких пациент умирает через 5-18 недель после установления диагноза. Увеличить показатель смертности до 45 – 70 недель, помогает полихимиотерапия. Используют ее, как в качестве самостоятельного метода терапии, так и в сочетании с хирургическим вмешательством либо лучевой терапией.
Целью данного лечения, является полная ремиссия, которую обязательно необходимо подтвердить бронхоскопическими методами, биопсией и бронхоальвеолярным лаважем. Как правило, эффективность лечения оценивают через 6-12 недель, после начала терапии, так же, по этим результатам, можно оценивать вероятность излечения и продолжительность жизни больного. Наиболее благоприятный прогноз у тех пациентов, которые достигли полной ремиссии. К этой группе относятся все больные, продолжительность жизни которых превышает 3 года. Если же опухоль уменьшилась на 50%, при этом нет метастазирования, возможно, говорить о частичной ремиссии. Продолжительность жизни соответственно меньше, нежели в первой группе. При опухоли, не поддающейся лечению и активном прогрессировании прогноз неблагоприятный.
После определения стадии заболевания рака легких, необходимо оценить состояние здоровья пациента, с точки зрения: способен ли он перенести индукционную химиотерапию в составе с комбинированным лечением. Проводят ее, при отсутствии ранее химиотерапии и лучевой терапии, также при сохранении пациентом работоспособности, нет тяжелых сопутствующих заболеваний, сердечной, печеночной недостаточности, сохранена функция костного мозга РаО2 при дыхании атмосферным воздухом превышает 50 мм рт. ст. и нет гиперкапнии. Но, также стоит отметить, что летальность от индукционной химиотерапии присутствует и достигает 5%, что сопоставимо с летальность при радикальном хирургическом лечении.
Если же состояние здоровья больного не отвечает указанным нормам и критериям, для во избежания осложнений и тяжелых побочных эффектов дозу противоопухолевых средств снижают. Проводить индукционную химиотерапию должен врач онколог. Особое внимание требуется пациент в первые 4 месяца. Также в процессе лечения возможны инфекционные, геморрагические и другие тяжелые осложнения.
Локализованная форма мелкоклеточного рака легких и ее лечение
Статистика лечения мелкоклеточного рака легких имеет неплохие показатели:
- эффективность лечения 65-90%;
- регресс опухоли наблюдается в 45-75% случаев;
- медиана выживаемости достигает 18-24 месяцев;
- 2-летняя выживаемость составляет 40-50%;
- 5-летняя выживаемость –10% и достигает 25 % для больных начавших лечение в хорошев общем состоянии здоровья.
Основополагающим в лечении локализованной формы мелкоклеточного рака легких является химиотерапия (2-4 курса) в комплексе с лучевой терапией в суммарной очаговой дозе 30-45 Гр. Правильным считается начало лучевой терапии на фоне химиотерапии во время либо после проведения 1-2 курсов. При наблюдении ремиссии, целесообразным является проведение облучения головного мозга в суммарной дозе 30Гр, так как мелкоклеточный рак легких характеризуется быстрым и агрессивным метастазированием в головной мозг.
Лечение распространенной формы мелкоклеточного рака легких
При распространенной форме мелкоклеточного рака легких лечение показано комбинированное, при этом облучение целесообразно проводить при наличии специальных показателей:
- наличие метастазирования в костях;
- метастаз, головном мозгу;
- метастазирования в надпочечниках;
- метастазирование в лимфатических узлах, средостения с синдромом сдавливания верхней полой вены.
Примечание! При метастазировании в головной мозг возможно лечение Гамма – ножом.
После проведения статистического исследования выявлена эффективность химиотерапии и составляет она около 70%, при этом в 20% случаев достигается полная ремиссия, которая дает показатели выживаемости близкие к больным с локализованной формой.
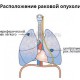
Ограниченная стадия
На этой стадии опухоль расположена в пределах одного лёгкого, возможно также вовлечение близлежащих лимфатических узлов.
Применяемые методы лечения:
- комбинированный: химио+лучевая терапия с последующим профилактическим краниальным облучением (ПКО) при ремиссии;
- химиотерапия с либо без ПКО, для пациентов, у которых имеются ухудшения дыхательной функции;
- хирургическая резекция с адъювантной терапией для пациентов с 1 стадией;
- комбинированное применение химиотерапии и торакальной лучевой терапии – стандартный подход для пациентов с ограниченной стадией, мелкоклеточного РЛ.
По статистике клинических исследований, комбинированное лечение в сравнении с химиотерапией без лучевой терапии увеличивает 3 летний прогноз выживаемости на 5%. Используемые препараты: платин и этопозид. Прогностические показатели по продолжительности жизни – 20-26 месяцев и прогноз 2 летней выживаемости 50%.
Неэффективные способы увеличить прогноз:
- увеличение дозы препаратов;
- действие дополнительными типами химиотерапевтических препаратов.
Продолжительность курса химиотерапии не определена, но, тем не менее, длительность курса не должна превышать 6 месяцев.
Вопрос о лучевой терапии: многие исследования свидетельствуют о ее преимуществах в период 1-2 цикла химиотерапии. Продолжительность курса лучевой терапии не должна превышать 30-40 дней.
Возможно применение стандартных курсов облучения:
- 1 раз в день на протяжении 5 недель;
- от 2 и более раз в день на протяжении 3 недель.
Гиперфракцированная торакальная лучевая терапия считается предпочтительной и способствует лучшему прогнозу.
Значительно хуже переносят лечение пациенты более старшего возраста (65-70 лет), прогноз лечения значительно хуже, так как достаточно плохо реагируют на радиохимиотерапию, что в свою очередь проявляется в малой эффективности и больших осложнениях. В настоящее время оптимальный терапевтический подход к пожилым пациентам с мелкоклеточным раком не выработан.
Пациенты достигшие ремиссии опухолевого процесса, являются кандидатами для прохождения профилактического краниального облучения (ПКО). Результаты исследований говорят о значительном снижении риска возникновения метастаз в головном мозге, который без применения ПКО составляет 60%. ПКО позволяет улучшить прогноз 3-летней выживаемости с 15% до 21%. Зачастую, у пациентов, переживших, немелкоклеточный рак легких наблюдаются нарушения в нейрофизиологической функции, однако эти нарушения не связаны с прохождением ПКО.
Обширная стадия
Распространение опухоли происходит за пределы легкого, в котором она изначально появилась.
Стандартные методы терапии:
- комбинированная химиотерапия с, либо без профилактического краниального облучения;
- Этопозид + Цисплатин или Этопозид + Карбоплатин – наиболее распространенный подход с доказанной эффективностью. Остальные подходы пока не показали существенного преимущества;
- Циклофосфамид + Доксорубицин + Этопозид;
- Ифосфамид + Цисплатин + Этопозид;
- Цисплатин + Иринотекан;
- Циклофосфамид + Доксорубицин + Этопозид + Винкристин;
- Циклофосфамид + Этопозид + Винкристин.
Облучение проводится при отрицательных ответах на химиотерапию, особенно при метастазах в головном и спинном мозге или костях.
Достаточно положительный ответ 10-20% ремиссии, дает Цистплатин и Этопозид. Клинические исследования говорят о преимуществе комбинированной химиотерапии, в состав которой входит платин. Но, несмотря на это, Цисплатин часто сопровождается выраженными побочными эффектами, которые могут привести к серьезным последствиям у пациентов, страдающих сердечно-сосудистыми заболеваниями. Карбоплатин является менее токсичным в сравнении с цисплатином.
Примечание! Применения повышенных доз химиотерапевтических препаратов остается открытым вопросом.
Для ограниченной стадии, в случае положительного ответа на химиотерапию, обширной стадии мелкоклеточного рака лёгких показано профилактическое краниальное облучение. Риск образования метастаз в ЦНС в течение 1 года снижается с 40% до 15%. Существенного ухудшения здоровья после ПКО не выявлено.
Комбинированная радиохимиотерапия не улучшает прогноз в сравнении с химиотерапией, однако торакальное облучение целесообразно для паллиативной терапии удаленных метастаз.
Пациенты, диагностируемые с обширной стадией имеют ухудшенное состояние здоровья, которое осложняет проведение агрессивной терапии. Проведенные клинические исследования не выявили улучшения прогноза выживаемости при снижении доз препаратов или при переходе на монотерапию, но, тем не менее, интенсивность в этом случае следует рассчитывать из индивидуальной оценки состояния здоровья больного.
Прогноз заболевания
Как упоминалось ранее, мелкоклеточный рак легких относится к наиболее агрессивным формам всех онкологических заболеваний. Какой прогноз болезни и сколько живут пациенты, зависит напрямую от лечения онкологии в легких. Очень многое зависит от стадии заболевания, и к какому типу она относится. Выделяют два основных типа рака легких — мелкоклеточный и немелкоклеточный.
Мелкоклеточному раку легких подвержены курильщики, он встречается реже, но распространяется очень быстро, образуя метастазы и захватывая другие органы. Является более чувствителен к химической и лучевой терапии.
Продолжительность жизни при отсутствии соответствующего лечения, составляет от 6 до 18 недель, ну а выживаемость достигает 50%. При применении соответствующей терапии продолжительность жизни увеличивается от 5 до 6 месяцев. Наиболее худший прогноз у больных с 5-летним сроком болезни. В живых остаются приблизительно 5-10% больных.
Информативное видео
Будьте здоровы!


 (8 голосов, средняя оценка: 4,75 из 5)
(8 голосов, средняя оценка: 4,75 из 5)


Добавить комментарий